Diabetes mellitus
martes, 11 de octubre de 2016
PREVENCIÓN TEMPRANA
Tenemos que actuar en las personas con diferentes antecedentes o factores de riesgo, para evitar que se manifieste la enfermedad en la adultez. La diabetes tipo 2 se puede y debe prevenir.





PRÓTESIS PARA AMPUTACIONES
Prótesis y rehabilitación
La rehabilitación de un paciente amputado dependerá del estado general del paciente: enfermedades asociadas, edad, nivel funcional previo y nivel de amputación. Uno de los problemas frecuentes, es que son pacientes añosos y con cierta fragilidad. Esto provoca dificultad a la hora de la protetización. Otro dato importante es la afectación de la otra extremidad (debido a la diabetes o la angiopatía).
El objetivo de la rehabilitación es mejorar la calidad de vida del paciente recuperando el máximo de funcionalidad e independencia. Para ello se deben valorar: aspectos físicos y psicológicos.
Se debe tener en cuenta que el proceso dura unos meses y el objetivo final es la reintegración a su entorno y a su vida anterior. Durante el proceso es frecuente un estado de tristeza reactiva hasta la aceptación de la nueva situación. No obstante, en muchos de los casos, se ha pasado de un dolor constante, úlcera o gangrena, a un muñón curado y sin dolor.
Para poder conseguir los objetivos es muy importante la colaboración del paciente amputado (debe estar motivado), aunque también es importante el estado físico, el nivel de amputación, la edad, el apoyo familiar,…
El proceso de rehabilitación suele realizarse por un equipo multidisciplinar formado por: cirujano vascular, médico rehabilitador, fisioterapeuta, terapeuta ocupacional, técnico ortopédico, asistente social, psicólogo, personal auxiliar (enfermería, auxiliares,…), paciente.
Hay diferentes fases de rehabilitación:
- Fase prequirúrgica
- Es la fase previa a la amputación. En esta fase es más fácil poder mostrar los diferentes ejercicios de relajación, ejercicios terapéuticos, enseñarle andar con soporte técnico,…
- Fase posquirúrgica
- Es la fase posquirúrgica inmediata (durante la hospitalización) que suele durar 1 o 2 semanas. Lo importante de esta fase es el cuidado del muñón. Un punto importante es el vendaje y otro es la elevación del muñón.
- Fase preprotésica
- Suele durar entre 6 y 10 semanas en amputaciones de la extremidad inferior. Es la fase en que el paciente debe aprender a moverse, curarse el muñón,… Leer más objetivos de la fase preprotésica.
- Fase protésica
- Esta fase la podemos dividir en dos:
- Prótesis provisional
- Suele iniciarse a las 4 semanas de la amputación y se utiliza una prótesis provisional. En espera de poder colocar la definitiva.
- Prótesis definitiva
- A partir de los 3-6 meses se suele poder colocar la prótesis definitiva. Esta demora es debido a que en los primeros meses el muñón se modifica de forma y volumen. Por tanto se debe esperar a su estabilidad para poder colocar la prótesis definitiva.
Una vez colocada prótesis se debe enseñar al paciente a colocar la prótesis, andar, subir y bajar escaleras,… Se debe tener mucha cura del estado de la piel. Durante las primeras semanas algunos pacientes no pueden llevar más de 1-2 horas la prótesis. Por tanto, la colocación y duración de la prótesis se debe realizar de forma progresiva.
BIOFEEDBACK-GLUCÓMETRO
Los medidores de la glucosa en la sangre (o glucómetros) son pequeños aparatos computarizados que "leen" la glucosa en la sangre. En todos los medidores, el nivel de glucemia aparece en forma de números en una pantalla (igual que en una calculadora de bolsillo).
¿Cómo mido la glucosa en la sangre?
Luego de lavarse las manos, inserte la tira reactiva en su medidor.
Pinche el costado de la punta de su dedo para obtener una gota de sangre.
Toque y mantenga la punta de la tira reactiva en la gota de sangre, espere por los resultados.
Su nivel de glucosa en la sangre aparecerá en el medidor.
Para evitar errores o malas mediciones. A continuación, le proporcionamos una lista de los problemas que pueden hacer que el medidor realice una lectura incorrecta:
Un medidor sucio
Un medidor o tira reactiva que no se encuentra a temperatura ambiente
Tiras reactivas vencidas
Un medidor sin calibrar (es decir, que no se programó para ajustarse al envase de tiras reactivas en uso)
Una gota de sangre demasiado pequeña
Luego de lavarse las manos, inserte la tira reactiva en su medidor.
Pinche el costado de la punta de su dedo para obtener una gota de sangre.
Toque y mantenga la punta de la tira reactiva en la gota de sangre, espere por los resultados.
Su nivel de glucosa en la sangre aparecerá en el medidor.
Para evitar errores o malas mediciones. A continuación, le proporcionamos una lista de los problemas que pueden hacer que el medidor realice una lectura incorrecta:
Un medidor sucio
Un medidor o tira reactiva que no se encuentra a temperatura ambiente
Tiras reactivas vencidas
Un medidor sin calibrar (es decir, que no se programó para ajustarse al envase de tiras reactivas en uso)
Una gota de sangre demasiado pequeña
Consulte con su médico para verificar si usted está utilizndo el medidor correctamente, por lo menos una vez al año. Con el paso del tiempo, se pueden cometer errores.
¿Cómo funciona el glucómetro?
¿Cómo funciona el glucómetro?
1. Componentes de un glucómetro para medir la glucosa
Lanceta, que permite obtener una muestra de sangre.
Tiras reactivas que recolectan una muestra y la analizan.
Dispositivo con una pantalla en el que se muestran los resultados.
Tiras reactivas que recolectan una muestra y la analizan.
Dispositivo con una pantalla en el que se muestran los resultados.
2. Proceso de lectura
La mayoría de los glucómetros en la actualidad realizan esta lectura a través de la reacción una enzima que se llama glucosa oxidasa que se encuentra en las tiras reactivas – aunque también se utilizan otras enzimas – esto provoca la oxidación de la glucosa generando un cambio de color que varía dependiendo de la cantidad de glucosa que hay en la sangre: entre más oscuro es el color, mayor será la cantidad de glucosa.
La mayoría de los glucómetros en la actualidad realizan esta lectura a través de la reacción una enzima que se llama glucosa oxidasa que se encuentra en las tiras reactivas – aunque también se utilizan otras enzimas – esto provoca la oxidación de la glucosa generando un cambio de color que varía dependiendo de la cantidad de glucosa que hay en la sangre: entre más oscuro es el color, mayor será la cantidad de glucosa.
3. Obtención de resultados
La forma en que se obtiene el resultado puede variar:
Por fotometría de reflectancia. Esta mide la cantidad de luz reflejada por la tira una vez que ha reaccionado con la sangre, es decir, verifica el color que ha adoptado la sangre y presenta el valor correspondiente a dicho color.
Tecnología electroquímica. Una vez que se ha dado la oxidación de la glucosa, se pasa una corriente eléctrica a través de la tira, la cantidad de corriente que pase será proporcional a la concentración de glucosa en la sangre y a continuación se muestra en pantalla el resultado.
Así funciona el glucómetro, que es el medio más difundido para conocer nuestros niveles de glucosa: sin embargo, la investigación de nuevos métodos y la búsqueda de resultados más preciso es una constante, entre más se perfeccionen estos métodos, mejor será la forma en que se pueda tratar la Diabetes.
La forma en que se obtiene el resultado puede variar:
Por fotometría de reflectancia. Esta mide la cantidad de luz reflejada por la tira una vez que ha reaccionado con la sangre, es decir, verifica el color que ha adoptado la sangre y presenta el valor correspondiente a dicho color.
Tecnología electroquímica. Una vez que se ha dado la oxidación de la glucosa, se pasa una corriente eléctrica a través de la tira, la cantidad de corriente que pase será proporcional a la concentración de glucosa en la sangre y a continuación se muestra en pantalla el resultado.
Así funciona el glucómetro, que es el medio más difundido para conocer nuestros niveles de glucosa: sin embargo, la investigación de nuevos métodos y la búsqueda de resultados más preciso es una constante, entre más se perfeccionen estos métodos, mejor será la forma en que se pueda tratar la Diabetes.
fuente:http://www.diabetesbienestarysalud.com/2010/03/como-funciona-el-glucometro/
CONTROLES EN DIABETES
Es posible que usted tenga uno o más problemas causados por la diabetes, pero también es posible que no tenga problema alguno. Si una persona padece diabetes en la juventud, es posible que pasen muchos años antes de que se presenten los problemas de la diabetes. Cuando se diagnostica diabetes en la edad adulta, es posible que la persona ya tenga los problemas de la diabetes.
Mantener su nivel de glucosa en la sangre dentro de los límites deseados puede prevenir o retrasar los problemas de la diabetes. El cuadro a continuación muestra los niveles recomendados de glucosa en la sangre para la mayoría de las personas con diabetes.
El seguimiento de la glucosa es la principal herramienta con que contamos para realizar el control de la diabetes. Con ese control, podrá conocer el nivel de glucosa en la sangre en cualquier momento. Es fundamental llevar un registro de los resultados. Cuando analice ese registro junto con su médico, tendrá una idea más clara sobre la manera en que responde su organismo al plan de cuidados de la diabetes. Los controles de la glucosa en la sangre le permiten saber qué funciona y qué no. Con esa información, usted y su médico, dietista o educador de diabetes podrán implementar los cambios necesarios.
Control de la glucemia :
A1C: < 7,0% (lo pide el médico)
Glucosa pre-prandial (en ayunas): 70–130 mg/dl (5,0-7,2 mmol/l)
Glucosa post-prandial (después de comer): < 180 mg/dl (< 10,0 mmol/l) (se puede medir con glucómetros)
A1C: < 7,0% (lo pide el médico)
Glucosa pre-prandial (en ayunas): 70–130 mg/dl (5,0-7,2 mmol/l)
Glucosa post-prandial (después de comer): < 180 mg/dl (< 10,0 mmol/l) (se puede medir con glucómetros)
Presión arterial: < 130/80 mmHg (se mide con tensiómetros)
Lípidos : (lo pide el médico)
Colesterol LDL: < 100 mg/dl (< 2,6 mmol/l)
Triglicéridos: < 150 mg/dl (< 1,7 mmol/l)
Colesterol HDL: > 40 mg/dl (> 1,1 mmol/l)
Colesterol LDL: < 100 mg/dl (< 2,6 mmol/l)
Triglicéridos: < 150 mg/dl (< 1,7 mmol/l)
Colesterol HDL: > 40 mg/dl (> 1,1 mmol/l)
Lo que debe hacer diariamente para controlar la diabetes

Siga el plan de comidas saludables que elaboraron usted y su médico o dietista.

Realice actividad física durante 30 minutos casi todos los días. Pregunte a su médico qué actividades son las mejores para usted.

Tome sus medicamentos según las indicaciones.

Mídase los niveles de glucosa en la sangre todos los días. Cada vez que lo haga, anote el resultado en la hoja de registro.

Revísese los pies diariamente para ver si hay cortaduras, ampollas, llagas, hinchazón, enrojecimiento o si tiene las uñas doloridas.

Cepíllese los dientes y use hilo dental todos los días.

Controle su presión arterial y colesterol.

No fume.
COMPLICACIONES MAS COMUNES
COMPLICACIONES DIABÉTICAS
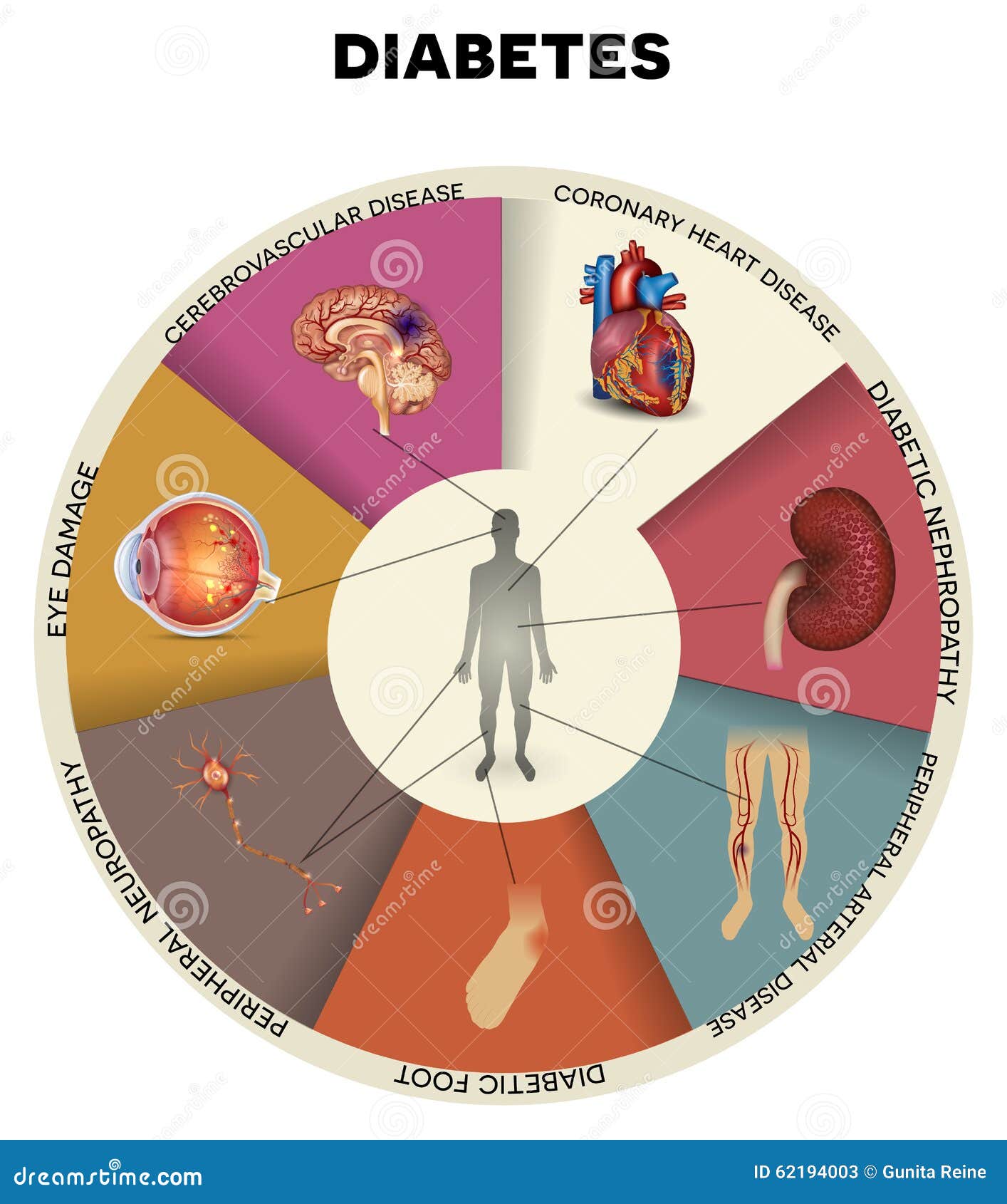 Las personas con diabetes corren un mayor riesgo de desarrollar una serie de problemas graves de salud. Unos niveles permanentemente altos de glucemia pueden causar graves enfermedades, que afectarán al corazón y los vasos sanguíneos, los ojos, los riñones y los nervios. Además, las personas con diabetes también corren un mayor riesgo de desarrollar infecciones. En casi todos los países de ingresos altos, la diabetes es una de las principales causas de enfermedad cardiovascular, ceguera, insuficiencia renal y amputación de extremidades inferiores. Mantener los niveles de glucemia, de tensión arterial y de colesterol cercanos a lo normal puede ayudar a retrasar o prevenir las complicaciones diabéticas. Las personas con diabetes necesitan hacerse revisiones con regularidad para detectar posibles complicaciones.
Las personas con diabetes corren un mayor riesgo de desarrollar una serie de problemas graves de salud. Unos niveles permanentemente altos de glucemia pueden causar graves enfermedades, que afectarán al corazón y los vasos sanguíneos, los ojos, los riñones y los nervios. Además, las personas con diabetes también corren un mayor riesgo de desarrollar infecciones. En casi todos los países de ingresos altos, la diabetes es una de las principales causas de enfermedad cardiovascular, ceguera, insuficiencia renal y amputación de extremidades inferiores. Mantener los niveles de glucemia, de tensión arterial y de colesterol cercanos a lo normal puede ayudar a retrasar o prevenir las complicaciones diabéticas. Las personas con diabetes necesitan hacerse revisiones con regularidad para detectar posibles complicaciones.ENFERMEDAD CARDIOVASCULAR
La enfermedad cardiovascular es la causa más común de muerte y discapacidad entre las personas con diabetes. Los tipos de enfermedad cardiovascular que acompañan a la diabetes son angina de pecho, infarto de miocardio (ataque al corazón), derrame cerebral, enfermedad arterial periférica e insuficiencia cardíaca congestiva. En personas con diabetes, la hipertensión, la hipercolesterolemia, la hiperglucemia y demás factores de riesgo contribuyen a que aumente el riesgo de complicaciones cardiovasculares.
ENFERMEDAD RENAL
La enfermedad renal (nefropatía) es mucho más frecuente en personas con diabetes que en quienes no la tienen y la diabetes es una de las principales causas de enfermedad renal crónica. Esta enfermedad está causada por un deterioro de los pequeños vasos sanguíneos, que puede hacer que los riñones sean menos eficientes, o que lleguen a fallar por completo. Mantener los niveles de glucemia y tensión arterial dentro de lo normal puede reducir enormemente el riesgo de nefropatía.
ENFERMEDAD OCULAR
La mayoría de las personas con diabetes desarrollará alguna forma de enfermedad ocular (retinopatía), que puede dañar la vista o causar ceguera. Los niveles permanentemente altos de glucemia, unidos a la hipertensión y la hipercolesterolemia, son la principal causa de retinopatía. En la retinopatía, la red de vasos sanguíneos que riega la retina se puede bloquear y dañar, causando una pérdida de visión permanente. La retinopatía se puede controlar mediante revisiones oftalmológicas regulares y manteniendo los niveles de glucemia cercanos a lo normal.
LESIONES NERVIOSAS
Cuando la glucemia y la tensión arterial son demasiado altas, la diabetes puede dañar los nervios de todo el organismo (neuropatía). El resultado podría ser problemas de digestión y de continencia urinaria, impotencia y alteración de muchas otras funciones, pero las áreas afectadas con más frecuencia son las extremidades y, especialmente, los pies. Las lesiones nerviosas en estas áreas se llaman neuropatía periférica y pueden generar dolor, hormigueo y pérdida de sensación. La pérdida de sensibilidad es especialmente importante debido a que puede hacer que las lesiones pasen desapercibidas, provocando graves infecciones, pie diabético y amputaciones.
PIE DIABÉTICO
Las personas con diabetes podrían desarrollar una serie de distintos problemas del pie como resultado de las lesiones de los nervios y los vasos sanguíneos. Estos problemas pueden provocar fácilmente infecciones y úlceras que aumentan el riesgo de una persona de amputación. Las personas con diabetes corren un riesgo de amputación que podría llegar a ser más de 25 veces mayor que el de una persona sin diabetes. 3 Sin embargo, mediante un control integral, se podría prevenir un gran porcentaje de amputaciones de origen diabético. Incluso cuando se produce una amputación, se puede salvar la pierna restante y la vida de la persona mediante una buena atención y un buen seguimiento por parte de un equipo multidisciplinar del pie. 4 Las personas con diabetes deben examinarse los pies con regularidad.
Complicaciones durante el embarazo
Las mujeres con cualquier tipo de diabetes corren el riesgo de desarrollar durante el embarazo distintas complicaciones si no monitorizan y controlan estrechamente su afección. Las mujeres con diabetes tipo 1 necesitan más planificación y monitorización antes y durante el embarazo a fin de minimizar el riesgo de complicaciones. La hiperglucemia durante el embarazo puede provocar cambios en el feto que harán que aumente de peso (macrosomia) y que sobreproduzca insulina. Esto puede generar problemas durante el parto, lesiones para el niño y la madre y un descenso brusco de la glucemia (hipoglucemia) en el niño tras el nacimiento. Los niños que están expuestos durante un período prolongado a la hiperglucemia en el útero corren un mayor riesgo de desarrollar diabetes en el futuro.
OTRAS COMPLICACIONES
SALUD BUCODENTAL
Aunque tradicionalmente no se ha venido considerando como una complicación, la diabetes puede suponer una amenaza para la salud bucodental, por ejemplo, aumentando el riesgo de gingivitis (inflamación de las encías) en personas con un mal control glucémico. La gingivitis, a su vez, es causa principal de pérdida de dientes, y también podría aumentar el riesgo de enfermedad cardiovascular.
APNEA DEL SUEÑO
Investigaciones recientes demuestran la probabilidad de que exista una relación entre la diabetes tipo 2 y la apnea obstructiva del sueño (AOS), la forma más frecuente de trastorno respiratorio durante el sueño. Los cálculos sugieren que hasta un 40% de las personas con AOS tiene diabetes, pero la incidencia de nuevos casos de diabetes en personas con AOS se desconoce. 5 La AOS podría influir sobre el control glucémico de las personas con diabetes tipo 2.
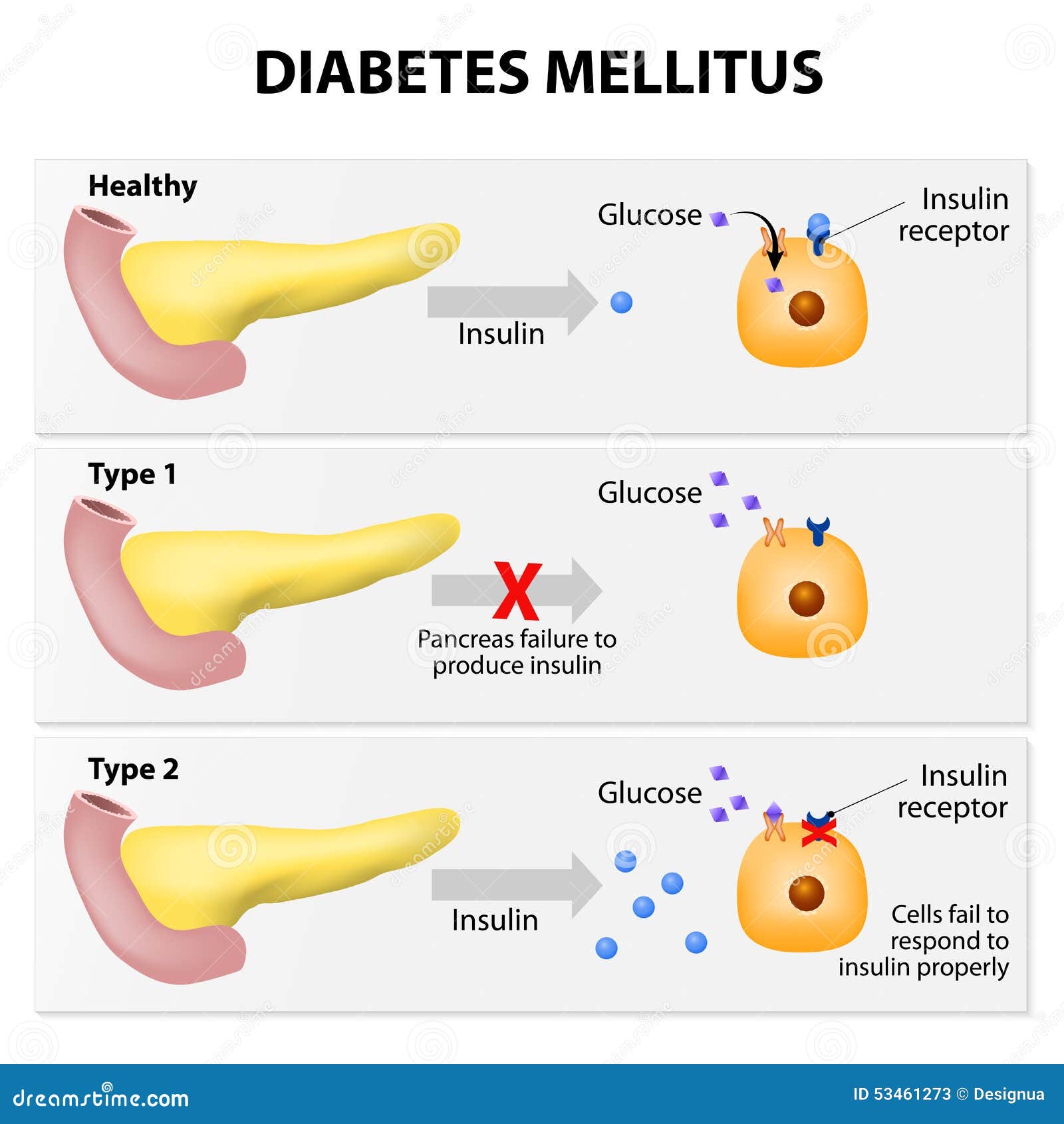
¿QUÉ ES LA DIABETES?
 La diabetes es una afección crónica que se desencadena cuando el organismo pierde su capacidad de producir suficiente insulina o de utilizarla con eficacia. 1 La insulina es una hormona que se fabrica en el páncreas y que permite que la glucosa de los alimentos pase a las células del organismo, en donde se convierte en energía para que funcionen los músculos y los tejidos. Como resultado, una persona con diabetes no absorbe la glucosa adecuadamente, de modo que ésta queda circulando en la sangre (hiperglucemia) y dañando los tejidos con el paso del tiempo. Este deterioro causa complicaciones para la salud potencialmente letales.
La diabetes es una afección crónica que se desencadena cuando el organismo pierde su capacidad de producir suficiente insulina o de utilizarla con eficacia. 1 La insulina es una hormona que se fabrica en el páncreas y que permite que la glucosa de los alimentos pase a las células del organismo, en donde se convierte en energía para que funcionen los músculos y los tejidos. Como resultado, una persona con diabetes no absorbe la glucosa adecuadamente, de modo que ésta queda circulando en la sangre (hiperglucemia) y dañando los tejidos con el paso del tiempo. Este deterioro causa complicaciones para la salud potencialmente letales.
- diabetes tipo 1
- diabetes tipo 2
- diabetes mellitus gestacional (DMG)
DIABETES TIPO 1
La diabetes tipo 1 está causada por una reacción autoinmune, en la que el sistema de defensas del organismo ataca las células productoras de insulina del páncreas. Como resultado, el organismo deja de producir la insulina que necesita. La razón por la que esto sucede no se acaba de entender. La enfermedad puede afectar a personas de cualquier edad, pero suele aparecer en niños o jóvenes adultos. Las personas con esta forma de diabetes necesitan inyecciones de insulina a diario con el fin de controlar sus niveles de glucosa en sangre. Sin insulina, una persona con diabetes tipo 1 morirá.
La diabetes tipo 1 suele desarrollarse repentinamente y podrían presentarse síntomas como:
- sed anormal y sequedad de boca
- micción frecuente
- cansancio extremo/falta de energía
- apetito constante
- pérdida de peso repentina
- lentitud en la curación de heridas
- infecciones recurrentes
- visión borrosa
Las personas con diabetes tipo 1 pueden llevar una vida normal y saludable mediante una combinación de terapia diaria de insulina, estrecha monitorización, dieta sana y ejercicio físico habitual.
DIABETES TIPO 2
La diabetes tipo 2 es el tipo más común de diabetes. Suele aparecer en adultos, pero cada vez más hay más casos de niños y adolescentes. En la diabetes tipo 2, el organismo puede producir insulina pero, o bien no es suficiente, o el organismo no responde a sus efectos, provocando una acumulación de glucosa en la sangre.
Las personas con diabetes tipo 2 podrían pasar mucho tiempo sin saber de su enfermedad debido a que los síntomas podrían tardar años en aparecer o en reconocerse, tiempo durante el cual el organismo se va deteriorando debido al exceso de glucosa en sangre. A muchas personas se les diagnostica tan sólo cuando las complicaciones diabéticas se hacen patente.
Aunque las razones para desarrollar diabetes tipo 2 aún no se conocen, hay varios factores de riesgo importantes. Éstos son:
- obesidad
- mala alimentación
- falta de actividad física
- edad avanzada
- antecedentes familiares de diabetes
- origen étnico
- nutrición inadecuada durante el embarazo, que afecta al niño en desarrollo
En contraste con las personas con diabetes tipo 1, la mayoría de quienes tienen diabetes tipo 2 no suelen necesitar dosis diarias de insulina para sobrevivir. Sin embargo, para controlar la afección se podría recetar insulina unida a una medicación oral, una dieta sana y el aumento de la actividad física.
DIABETES MELLITUS GESTACIONAL
Se dice que una mujer tiene diabetes mellitus gestacional (DMG) cuando se le diagnostica diabetes por primera vez durante el embarazo. Cuando una mujer desarrolla diabetes durante el embarazo, suele presentarse en una etapa avanzada y surge debido a que el organismo no puede producir ni utilizar la suficiente insulina necesaria para la gestación.
Ya que la diabetes gestacional suele desarrollarse en una etapa avanzada de la gestación, el bebé ya está bien formado, aunque siga creciendo. El riesgo para el bebé es, por lo tanto, menor que los de cuyas madres tienen diabetes tipo 1 o tipo 2 antes del embarazo. Sin embargo, las mujeres con DMG también deben controlar sus niveles de glucemia a fin de minimizar los riesgos para el bebé. Esto normalmente se puede hacer mediante una dieta sana, aunque también podría ser necesario utilizar insulina o medicación oral.
La diabetes gestacional de la madre suele desaparecer tras el parto. Sin embargo, las mujeres que han tenido DMG corren un mayor riesgo de desarrollar diabetes tipo 2 con el paso del tiempo. Los bebés nacidos de madres con DMG también corren un mayor riesgo de obesidad y de desarrollar diabetes tipo 2 en la edad adulta.
fuente:http://www.idf.org/diabetesatlas/5e/es/que-es-la-diabetes
Suscribirse a:
Comentarios (Atom)